Одним из авторов статьи выступает Коноплева Юлия Юрьевна, врач лучевой диагностики нашего центра.
Актуальность
Теносиновиальная гигантоклеточная опухоль (ТСГО) — это редкое идиопатическое доброкачественное, но агрессивное моноартикулярное новообразование, поражающее синовиальные оболочки суставов, синовиальные сумки и сухожильные влагалища [10, 11].
В связи с редкой встречаемостью заболевания, его неспецифической клинической картиной, а также терминологической путаницей зачастую возникают сложности в диагностике, своевременной постановке диагноза и лечении [1].
С 2020 года в 5-м пересмотре Международной классификации мягкотканных и костных опухолей Всемирная организация здравоохранения (ВОЗ) рекомендует отказаться от термина «пигментный виллонодулярный синовит» (ПВНС). В номенклатуре раздела «Так называемые фиброгистиоцитарные опухоли» ТСГО теперь заменяет собой термин ПВНС [4, 6].
Заболеваемость ТСГО составляет от 5 до 8,4 случая на 1 000 000 человек и чаще поражает женщин, чем мужчин (соотношение 2:1) [4, 8]. Возраст пациентов может быть различным, от 2 до 83 лет и более, однако преимущественно поражает молодых людей 30–50 лет [1, 2, 12]. Частота малигнизации новообразований составляет менее 1 случая на 1 000 000 человек в год, смертность от заболевания около 30 %, метастазирование происходит в 50 % случаев [8]. ТСГО медленно прогрессирует, время от начальных симптомов до окончательного гистологического диагноза может варьироваться от 1 до 3 лет [10].
ПВНС (ТСГО) не является воспалительным процессом (синовитом), гистологически это опухолевая пролиферация клеток синовиальной оболочки, характеризующаяся узловой и ворсинчатой структурой, содержащая фибробластоподобные, остеокластоподобные многоядерные клетки и малые гистиоциты, а также отложения гранул пигмента гемосидерина в крупных мононуклеарных клетках в виде ободка, в результате чего синовиальная оболочка сустава приобретает буро-коричневый цвет [2, 3, 8].
Различают локальные формы (чаще подвержены дети) и диффузные (чаще подвержены люди в возрасте 30–40 лет) [1]. Локальные считаются доброкачественными и представляют собой солитарное образование на ножке, окруженное нормальной синовиальной оболочкой. Они чаще обнаруживаются в пальцах кистей (85%) или межфаланговых суставах, преимущественно на ладонной поверхности. Другие локализации включают запястье, пальцы стоп, голеностопный, коленный, тазобедренный и локтевой суставы. Внутрисуставные формы в большинстве случаев развиваются в коленных суставах [2, 8].
Диффузные формы более агрессивны, могут вовлекать весь сустав и приводят к деструкции костной и хрящевой ткани, в некоторых случаях подвергаясь малигнизации. Чаще являются внутрисуставными и в основном выявляются в коленных (70 %), тазобедренных (15 %) или плечевых суставах, хотя в патологический процесс могут вовлекаться все синовиальные суставы (височно-нижнечелюстной, межпозвоночные и др.).
Для них характерно неравномерное «ветвистое» утолщение синовиальной оболочки (> 5 мм), которая «окутывает» реактивный суставной выпот и приводит к образованию многокамерных кистозных масс [4, 7].
Варианты лечения включают открытую хирургическую синовэктомию, артроскопическую резекцию, радиосиновэктомию, дистанционную лучевую терапию, криохирургию, таргетную терапию, иммунотерапию, артропластику и ампутацию [12]. Но даже несмотря на радикальное лечение, частота рецидивов достигает 50 % для внутрисуставных и 33–50 % для внесуставных форм [4, 9]. Вызывают вопросы классификации теносиновиальной гигантоклеточной опухоли различных форм.
Существующая МР-классификация ТСГО по степени тяжести, основанная на 6 параметрах (тип опухоли по классификации ВОЗ (локальная, диффузная), вовлечение суставов, хряща, мышц/сухожилий, связочного аппарата, нервно-сосудистых структур), состоящая из 4 типов (легкая локализованная, тяжелая локализованная, умеренная диффузная и тяжелая диффузная), может быть потенциальным рутинным инструментом врачей-клиницистов, помогая стратифицировать риск осложнений лечения и прогноз пациентов [7].
Однако в современной литературе приведенные данные подвергаются критике из-за сложности применения в клинической практике и отсутствия специфики для коленного сустава [12].
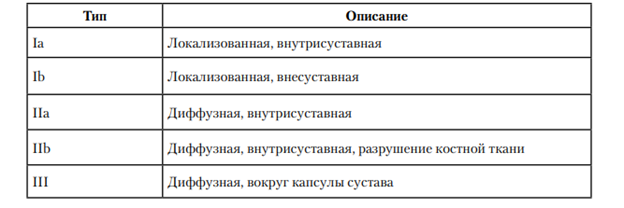
В настоящей работе для выявленной теносиновиальной гигантоклеточной опухоли авторами использована классификация Zheng K. et al. (2022), основанная на 3 параметрах, выявленных с помощью МРТ: подтип опухоли (локальный, диффузный), вовлеченность капсулы сустава (внутрисуставной, внесуставной) и эрозия костной ткани [12]. Классификация включает в себя 3 типа и 4 подтипа и разработана преимущественно для коленного сустава (табл.).
Цель: продемонстрировать особенности магнитно-резонансной томографии теносиновиальной гигантоклеточной опухоли различных форм.
Клиническая классификация теносиновиальных гигантоклеточных опухолей коленного сустава [12]
Материалы и методы
Исследования проводились на аппарате МРТ Siemens Magnetom Essenza мощностью 1,5 Тл в клинике ООО «Региональный диагностический центр», г. Нижний Новгород. Протокол сканирования включал следующие последовательности: Т1-взвешенное изображение (ВИ), Т2 ВИ, Т2 FS (selective Fat Supression — режим жироподавления) и PD (Proton Density — изображения, взвешенные по протонной плотности). Оба пациента работоспособного возраста в течение нескольких месяцев наблюдали боль в коленных суставах, снижение функции, скованность и отек. Травмы отрицали. Проводилось местное лечение топическими нестероидными противовоспалительными препаратами. На МРТ коленного сустава явились по самостоятельной записи, без направления.
Клиническое наблюдение 1
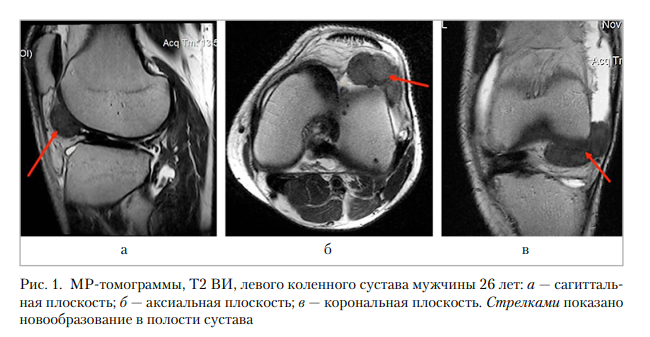
Мужчина, 26 лет. В течение нескольких месяцев беспокоит дискомфорт, снижение функциональности левого коленного сустава. На серии мультипараметрических МР-томограмм в последовательностях Т1 ВИ, Т2 ВИ, PD, FS в трех взаимно перпендикулярных проекциях в переднем отделе сустава в области инфрапателлярной синовиальной складки дифференцируется объемное образование неправильной округлой формы с бугристыми контурами, размерами 42 × 27 × 24 мм, с гипоинтенсивным сигналом в Т2, Т2 FS, Т2 ВИ, изогипоинтенсивным в Т2 ВИ, с неоднородным гипоинтенсивным сигналом в градиентных импульсных последовательностях Т2 ВИ, прилежащее к синовиальной оболочке переднего и передне-латерального отделов сустава. Верхнелатеральный край образования расположен между латеральной поверхностью латерального мыщелка бедренной кости и капсулой сустава выше уровня суставной щели на 20 мм. В остальных отделах синовиальная оболочка уплотнена, с пальцевидными утолщениями синовий. Дополнительно визуализируется неравномерно суженая суставная щель, преимущественно в медиальном отделе сустава, в полости сустава и супрапателлярно скопление избыточного объема однородного выпота. Таким образом, определяется МР-картина узлового объемного образования в области инфрапателлярной синовиальной складки — локальная форма ТСГО, тип Ia (рис. 1). Также у пациента присутствовали дегенеративные изменения передней крестообразной связки, повреждение менисков, определялись признаки очаговой хондромаляции латерального мыщелка бедренной и большеберцовой костей II ст. по Outerbridge.
Клиническое наблюдение 2
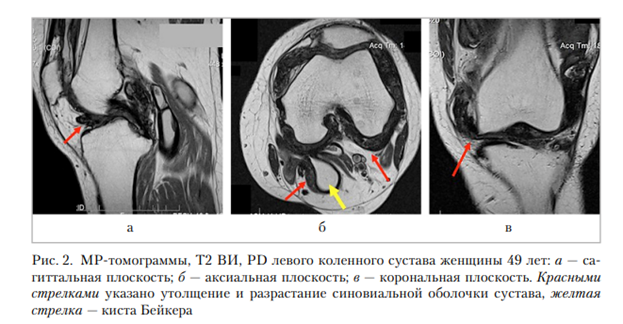
Женщина, 49 лет. Беспокоят боли, скованность и отек в области левого коленного сустава. На серии МР-томограмм левого коленного сустава, взвешенных по Т1 ВИ, Т2 ВИ, PD, FS в трех взаимно перпендикулярных проекциях, визуализируются начальные дегенеративно-дистрофические изменения, выпот в полости коленного сустава. Отмечается диффузное неравномерное утолщение и разрастание синовиальной оболочки переднего, заднего и латеральных карманов коленного сустава с образованием узловатых и ворсинчатых выростов. Также визуализируется киста Бейкера размерами 65 × 21 × 31 мм. Повреждения связочного аппарата, менисков отсутствуют. Таким образом, в левом коленном суставе пациента определяется МР-картина диффузной формы ТСГО, тип II а.
Обсуждение
Представленные клинические наблюдения у пациентов 26 и 49 лет демонстрируют отсутствие специфической клинической картины анализируемого заболевания, отсутствие эффекта от нестероидных противовоспалительных препаратов. Окончательный диагноз был сформулирован только после проведения МРТ с использованием классификации Zheng K. et al. (2022). Так, клиническое наблюдение 1 соответствует Iа типу – локализованная внутрисуставная форма ТСГО [12]. МР-картина локализованных форм ТСГО представлена в работах Денисова Л. Н. с соавт. (2022), Dedhia N. et al. (2024) и Zmerly H. et al. (2024). Данная форма обычно характеризуется как четко отграниченные образования, прилежащие к сухожилию или к синовии сустава [5], что согласуется с полученными МР-признаками в клиническом наблюдении 1. Наряду с этим у пациента было выявлено наличие выпота, а также дегенеративные изменения крестообразной связки, повреждения менисков и признаки очаговой хондромаляции латерального мыщелка бедренной и большеберцовой кости. Синовиальный выпот и киста Бейкера при локальной форме ТСГО были описаны в работе Денисова Л. Н. с соавт. (2022).
Диффузные формы, обычно суставные, представляют собой разрастания синовиальной оболочки ворсинчатого или узлового характера, сопровождаемые выпотом [1, 4]. МР-признаки клинического наблюдения 2 в виде диффузного неравномерного утолщения и разрастания синовиальной оболочки переднего, заднего, латеральных карманов коленного сустава с образованием узловатых и ворсинчатых выростов полностью соответствовали данным литературы.
Наличие деструктивных изменений костной ткани, особенно эрозий, как результата атрофии под давлением описывает в своей работе Stacchiotti S. et al. (2023). Однако, согласно данным Choi W. S. et al. (2024), крупные коленные суставы подвержены значительно реже данным изменениям благодаря относительно широкой суставной щели. С большей вероятностью эрозия визуализируется в суставах с меньшей функциональностью: тазобедренном, плечевом, локтевом и голеностопном. Нередкой находкой будут крупные субхондральные кисты, кисты Бейкера, скопления свободной жидкости в суставе, сумках и диффузный отек костного мозга и мягких тканей [4]. Клиническое наблюдение 2 продемонстрировало дегенеративно-дистрофические изменения и выпот в полости коленного сустава, а также наличие кисты Бейкера. Совокупность всех МР-признаков позволила отнести выявленные изменения к IIа типу – диффузная, внутрисуставная без разрушения костной ткани [12].
Таким образом, МРТ-исследование в режимах Т1 ВИ, Т2 ВИ, Т2 FS и PD позволили выявить локальную и диффузную формы теносиновиальной гигантоклеточной опухоли, а также дать оценку сопутствующим изменениям коленного сустава. Важно отметить, что классификация, представленная в работе Zheng K. et al. (2022), применима и проста в использовании для МР-диагностики ТСГО коленного сустава.
Дифференциальный диагноз по МР-критериям необходимо проводить с синовиальным хондроматозом, ревматоидным артритом, хронической тофусной подагрой, амилоидной артропатией и гемофилической артропатией [4]. Заключение Редкая встречаемость заболевания и неспецифичность клинической картины ТСГО может приводить к длительным задержкам корректной постановки диагноза. Основным методом диагностики данной патологии является МРТ, с помощью которой можно детально охарактеризовать изменения в суставе, оценить степень поражения, выявить внесуставные изменения, провести дифференциальный диагноз и дальнейшее динамическое наблюдение.
Список источников
- Денисов Л. Н., Нестеренко В. А., Смирнов А. В. Пигментный виллонодулярный синовит: обзор литературы и описание клинического случая // Современная ревматология. 2022. № 16 (3). С. 91–95. https://doi. org/10.14412/1996-7012-2022-3-91-95
- Снетков А. И., Батраков С. Ю., Акиньшина А. Д., Горелов В. А. Клинический случай теносиновиальной гигантоклеточной опухоли локтевого сустава у ребенка // Вестник Смоленской государственной медицинской академии. 2022. Т. 21, № 2. С. 124–130. https://doi. org/10.37903/vsgma.2022.2.17
- Щудло Н. А., Ступина Т. А., Мигалкин Н. С., Варсегова Т. Н., Чиркова И. В., Останина Д. А. Гистологическая характеристика гигантоклеточной опухоли оболочек сухожилий, сочетанной с ладонным фасциальным фиброматозом (случай из практики) // Гений ортопедии. 2022. Т. 28, № 4. С. 579–583. https://doi.org/10.18019/1028-4427- 2022-28-4-579-583
- Choi W. S., Lee S. K., Kim J.-Y., Kim Y. Diffuse-Type Tenosynovial Giant Cell Tumor: What Are the Important Findings on the Initial and Follow-Up MRI? Cancers. 2024;16(2):402. https://doi. org/10.3390/cancers16020402
- Dedhia N., Zamata-Ovalle D., Johnson E., Schwechter E. Localized Tenosynovial Giant Cell Tumor After Total Knee Arthroplasty. Arthroplast Today. 2024; 28:101438. https://doi.org/10.1016/j. artd.2024.101438
- Fletcher C. D. M. WHO Classification of Tumours. Soft Tissue and Bone Tumours. Lion: IARC Press, 2020. 5th Edition. Vol. 3. Р. 664. ISBN 978-92-832-4510-0.
- Mastboom M. J. L., Verspoor F. G. M., Hanff D. F., Gademan M. G. J., Dijkstra P. D. S., Schreuder H. W. B., Bloem J. L., van der Wal R. J. P., van de Sande M. A. J. Severity classification of Tenosynovial Giant Cell Tumours on MR imaging. Surg. Oncol. 2018;27(3):544-550. https://doi. org/10.1016/j.suronc.2018.07.002
- Stacchiotti S., Dürr H. R. , Schaefer I. M, Woertler K., Haas R., Trama A., Caraceni A., Bajpai J., Baldi G. G., Bernthal N., Blay J. Y., Boye K., Broto J. M., Chen W. T., Dei Tos P. A., Desai J., Emhofer S., Eriksson M., Gronchi A., Gelderblom H., Hardes J., Hartmann W., Healey J., Italiano A., Jones R. L., Kawai A., Leithner A., Loong H., Mascard E., Morosi C., Otten N., Palmerini E., Patel S. R., Reichardt P., Rubin B., Rutkowski P., Sangalli C., Schuster K., Seddon B. M., Shkodra M., Staals E. L., Tap W., van de Rijn M., van Langevelde K., Vanhoenacker F. M. M., Wagner A., Wiltink L., Stern S., van de Sande V. M., Bauer S. Best Clinical Management of Tenosynovial Giant Cell Tumour (TGCT): a Consensus Paper from the Community of Experts. Cancer Treat Rev. 2023;112:102491. https://doi. org/10.1016/j.ctrv.2022.102491
- Tan Y. C., Tan J. Y., Tsitskaris K. Systematic Review: Total Knee Arthroplasty (TKA) in Patients with Pigmented Villonodular Synovitis (PVNS). Knee Surg & Relat Res. 2021;33(1):6. https://doi. org/10.1186/s43019-021-00088-1
- Zarate S. D., Joyce D. M., Belzarena A. C. Tenosynovial Giant Cell Tumor of the Distal Tibiofibular Joint. Radiol. Case Rep. 2021;16(4):950-955. https://doi. org/10.1016/j.radcr.2021.01.064
- Zeoli T., Mathkour M., Scullen T., Carr C., Abou-Al-Shaar H., Wang L., Divagaran A., Dindial R., Tubbs R. S., Bui C. J., Maulucci C. M. Spinal Pigmented Villonodular Synovitis and Tenosynovial Giant Cell Tumor: A Report of Two Cases and a Comprehensive Systematic Review. Clin. Neurol. Neurosurg. 2021;202:106489. https://doi. org/10.1016/j.clineuro.2021.106489
- Zheng K., Yu X. C., Hu Y. C., Xu M., Zhang J. Y. A New Simple and Practical Clinical Classification for Tenosynovial Giant Cell Tumors of the Knee. Orthop. Surg. 2022;14(2):290-297. https://doi. org/10.1111/os.13179.
- Zmerly H., Draghetti M., Moscato M., Akkawi I. Arthroscopic Excision of a Localized Tenosynovial Giant Cell Tumor of the Knee: A Case Report. Curr. Rheumatol. Rev. 2024;20(4):459-464. https://doi.org/ 10.2174/011573397127 2967231120114621
Сведения об авторах
Потемкина Татьяна Валентиновна, клинический ординатор кафедры лучевой диагностики ФДПО ФГБОУ ВО «Приволжский исследовательский медицинский университет» Минздрава России, Нижний Новгород, Россия. Вклад автора: поиск публикаций по теме, анализ литературы, написание текста.
Коноплева Юлия Юрьевна, кандидат медицинских наук, доцент кафедры лучевой диагностики ФДПО ФГБОУ ВО «Приволжский исследовательский медицинский университет» Минздрава России, врач лучевой диагностики ООО «Региональный диагностический центр», Нижний Новгород, Россия. Вклад автора: создание концепции, редактирование публикации.
Петрова Екатерина Борисовна, доктор медицинских наук, доцент, доцент кафедры лучевой диагностики ФДПО ФГБОУ ВО «Приволжский исследовательский медицинский университет» Минздрава России, Нижний Новгород, Россия. Вклад автора: редактирование публикации.







